腰部脊柱管狭窄症(LSS)と診断された際、多くの人々が抱くのは「骨や靭帯が神経を圧迫しているのだから、物理的に広げる手術以外に根本的な解決策はないのではないか」という根源的な不安です。
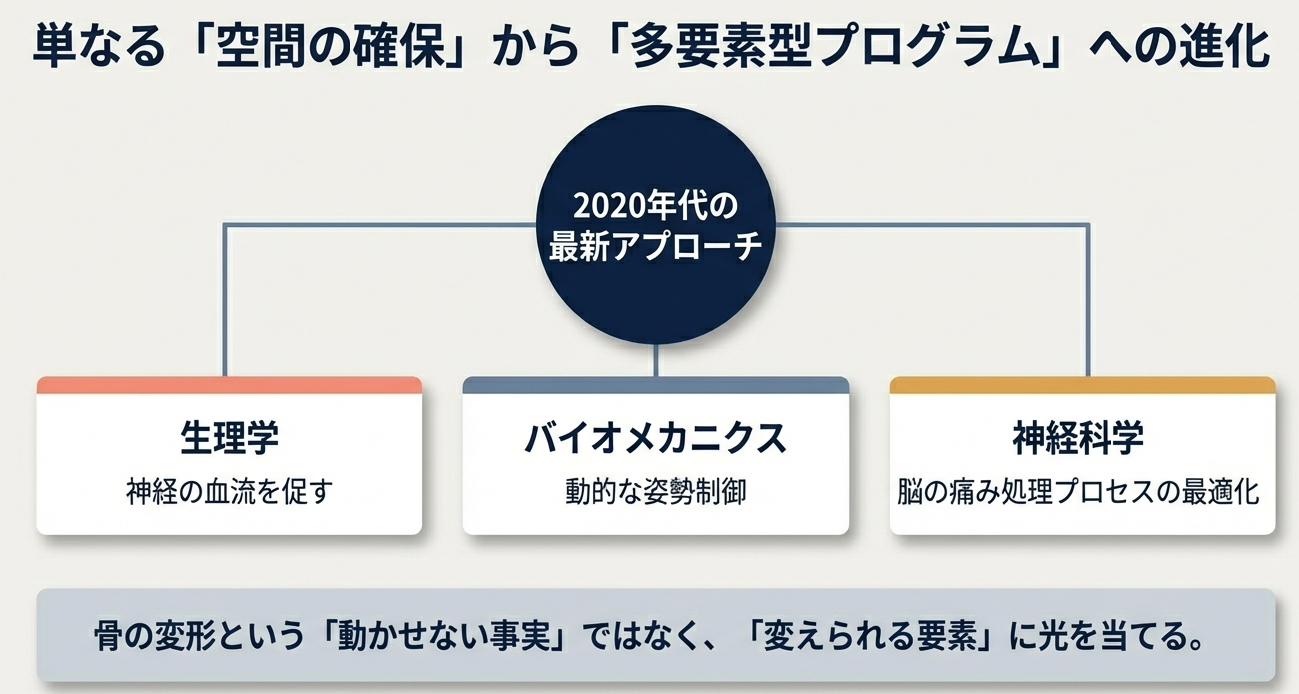
しかし2020年代に入り、リハビリテーションの世界ではこの構造的な決定論を覆すような知見が次々と蓄積されています。現在のトレンドは、単に腰を丸めて管を広げるという「空間の確保」に留まらず、神経の血流、身体のバイオメカニクス、さらには脳の痛み処理プロセスまでを統合した多要素型プログラムへと進化を遂げました。
まず私たちが認識を改めるべきは、脊柱管の「狭さ」と「症状」の不一致という現象です。画像診断で明らかな狭窄があっても無症状の高齢者は珍しくありません。この事実はLSSの主症状である神経性間欠性跛行の本態が、単なる「圧迫」ではなく「血流不全」にあることを示唆しています。神経根や馬尾が圧迫されると周囲の静脈還流が阻害され、脊柱管内に静脈性うっ血が生じます。
この微細な循環障害が神経の酸素欠乏を招き、歩行開始とともに蓄積される代謝産物が神経を過敏にさせ、あの特有の痛みや痺れを引き起こすのです。
近年の運動療法が自転車エルゴメータなどの有酸素運動を重視するのは、この「神経の呼吸」を助け虚血耐性を高めるという生理学的な裏付けがあるからです。


特に注目すべき海外の研究として、英国で行われたBOOSTプログラムが挙げられます。この大規模な臨床試験では、従来の筋力トレーニングに「行動変容アプローチ」を組み合わせた群がより高い改善率を示しました。ここでいう行動変容とは、痛みに対する恐怖を和らげ、身体の使い方を再学習するプロセスを指します。
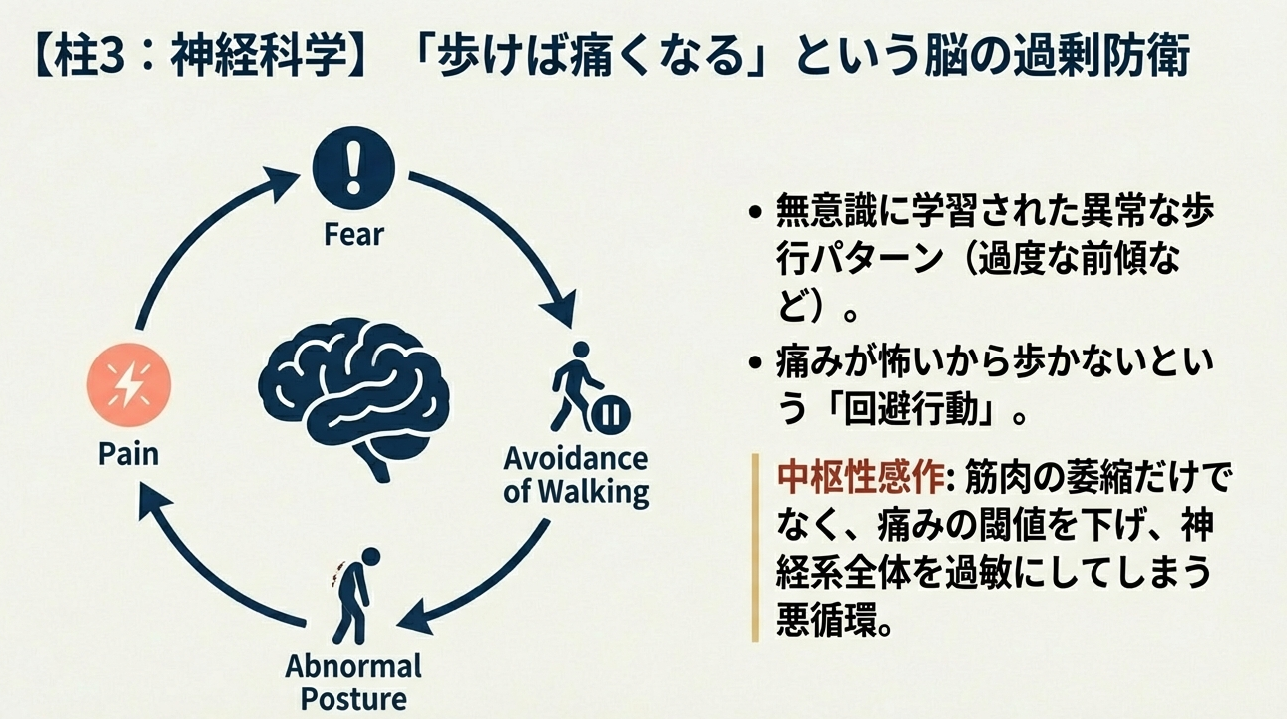
2020年代の最新知見によれば、LSSの患者は無意識のうちに「歩けば痛くなる」という予測に基づいた異常な歩行パターン、例えば必要以上に腰を反らせたり、逆に過度に前傾して腰部の支持性を失ったりする代償動作を学習してしまっています。この神経可塑性の変化を逆手に取り、適切な運動刺激によって「安全に動ける」という情報を脳に書き込み直すことが歩行距離の延長には不可欠なのです。
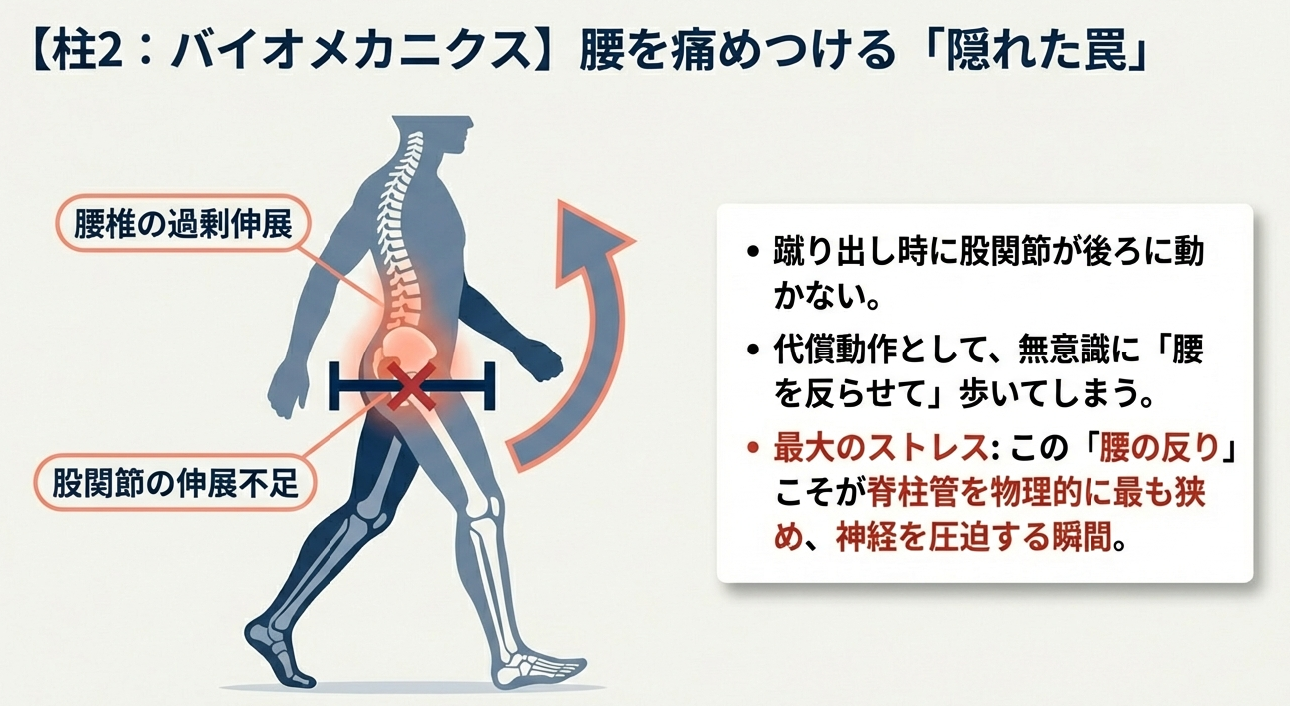
バイオメカニクスの観点からも、興味深い視点が提供されています。LSS患者において、腰椎そのものの動き以上に重要視されるのが「股関節の伸展可動域」です。歩行時の蹴り出しにおいて股関節が十分に後ろに動かない場合、身体はそれを補うために腰椎を過剰に伸展(後屈)させてしまいます。この「腰の反り」こそが脊柱管を物理的に最も狭め、神経へのストレスを最大化する瞬間です。
最新のリハビリテーションでは、腸腰筋や大腿四頭筋の柔軟性を徹底的に改善し、骨盤の過度な前傾を抑制することで、歩行中の腰椎を「機能的なニュートラルポジション」に保つ戦略が取られます。これは単なるストレッチではなく歩行という動的な連鎖の中で、いかに腰椎を神経に優しいポジションに留めておくかという、高度な姿勢制御の再構築なのです。
さらに2024年以降のシステマティックレビューで強調されているのが、運動療法の「用量反応関係」と「監督の有無」です。自主トレーニングのみを行うグループに比べ、理学療法士などの専門家が介入し、その日の症状に合わせて強度を微調整する「監督下運動療法」の方が、圧倒的に高いQOL改善率を叩き出しています。
これはLSSという疾患が日内変動や体調による症状の揺らぎが大きいため、画一的なメニューの押し付けでは効果が出にくいことを物語っています。特に中高年層においては加齢に伴う筋力の衰え(サルコペニア)がLSSの症状を増幅させるため、コアスタビリティの向上と同時に大腿四頭筋や臀筋群への「適切な負荷」をかけた筋力トレーニングが、歩行の推進力を生むための生命線となります。
近年では認知行動療法的なアプローチを統合したリハビリテーションも主流になりつつあります。「痛みが怖いから歩かない」という回避行動は、筋肉の萎縮だけでなく痛みの閾値を下げる「中枢性感作」を引き起こします。
最新のガイドラインでは、患者教育を通じて病態を正しく理解し、痛みと上手く付き合いながら活動量を漸増させる「グレーデッド・アクティビティ」の重要性が説かれています。これは単に根性で歩くことではなく、科学的な根拠に基づき神経を過敏にさせない範囲で刺激を与え続け、神経系全体のレジリエンス(適応力)を高めていく作業に他なりません。

手術か保存療法かという二元論的な議論も、今や過去のものとなりつつあります。2020年代の研究では、中等度の症例において適切な多要素型運動療法を1年間継続した群と、手術を受けた群との間で身体機能の改善度に有意な差がなかったという報告が相次いでいます。もちろん、膀胱直腸障害や急激な筋力低下を伴う重症例では早期の手術が優先されますが、そうでない多くの症例にとって運動療法は「副作用のない第一選択の治療」としての地位を確立しました。手術を選んだ場合であっても、術前後の適切な運動介入が長期的な予後を左右するという点は、専門家の間で一致した見解となっています。

現代のLSSリハビリテーションは、骨の変形という「動かせない事実」に立ち向かうのではなく、血流、運動連鎖、そして脳の認識という「変えられる要素」に光を当てるアプローチへと進化しました。神経性間欠性跛行は、単なる老化の象徴ではなく身体のバランスが崩れていることを知らせるサインです。脊柱管というミクロな空間の制約を、全身の機能というマクロな視点で補完し、最適化していく。この科学的なプロセスこそが、再び自分の足で力強く歩き出すための、最も確実で洗練された道筋なのです。