臨床の現場において、変形性膝関節症(以下、膝OA)を抱える患者さんの歩行を観察する際、私たちはしばしば不可解な現象に直面します。教科書的な運動連鎖では、膝関節の内反変形、いわゆる「O脚」に対しては足部はそれを補うように外側荷重、つまり回外(サピネーション)位をとるのが一般的であると説かれます。しかし実際に目の前に立つ患者さんの足元を見ると、意外にも土踏まずが潰れた扁平足、すなわち距骨下関節(ST関節)の過回内(プロネーション)を呈しているケースが少なくありません。この、一見すると矛盾しているような下肢アライメントの不整合こそが、膝OAの病態を複雑化させ、治療戦略を難しくさせている正体です。
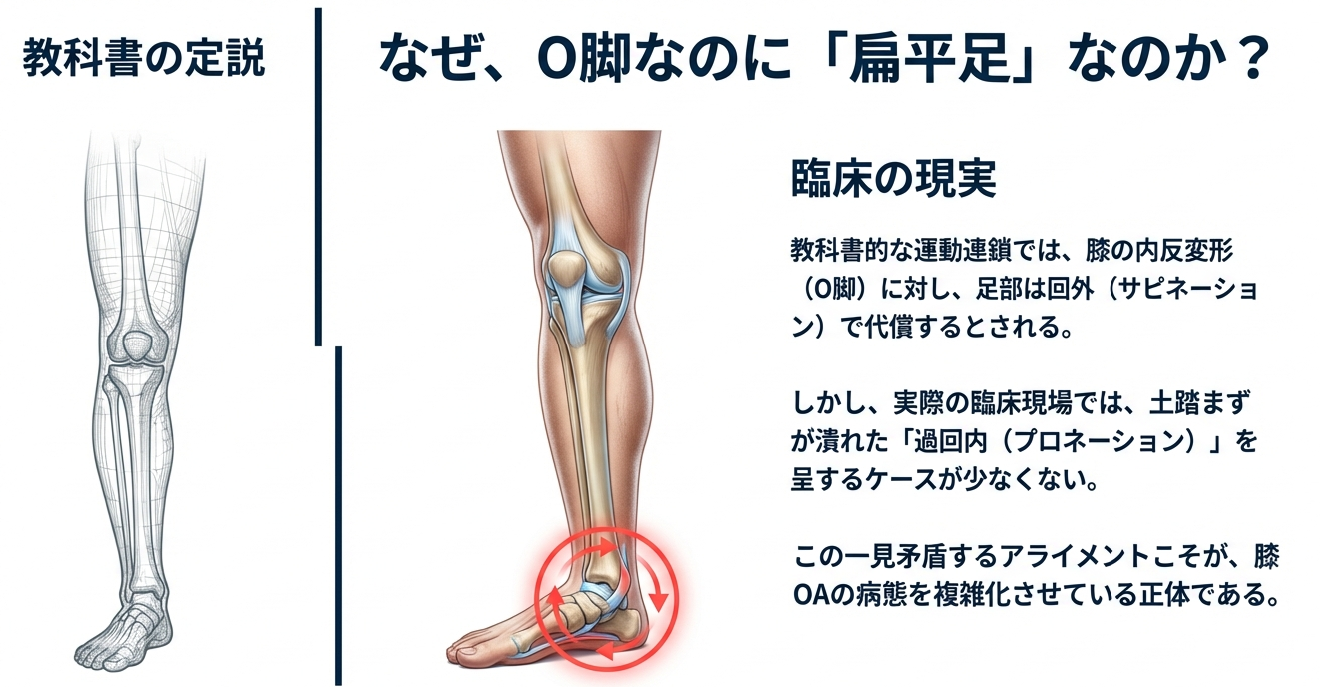
膝OAの多くは内側型であり、内反変形によって下肢の機械的軸が内側に偏ることで、内側コンパートメントへの負荷が加速度的に増大します。ある研究によれば、内反アライメントが存在するだけで内側型膝OAの進行リスクは実に3.59倍にも跳ね上がると報告されています。この深刻なリスクを制御するためには、膝という単一関節の評価に留まらず、地面との唯一の接点である足部、特に「下肢の舵取り役」を担うST関節の挙動を深く読み解く必要があります。

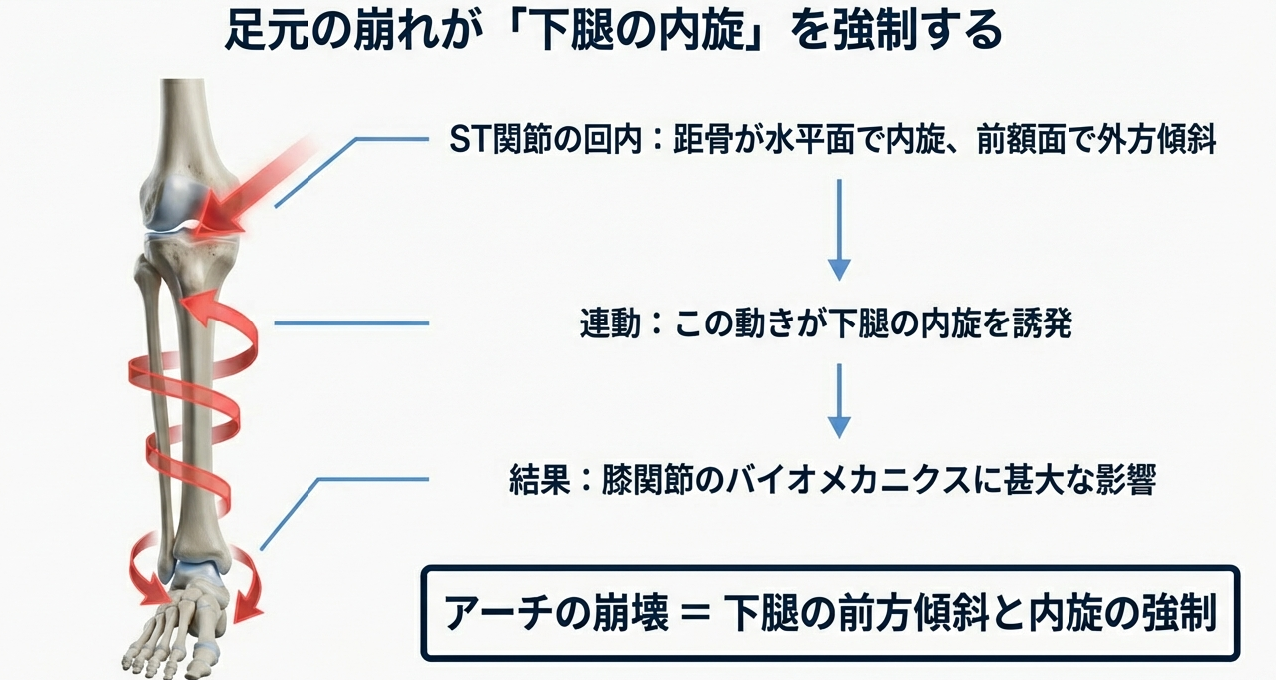
ST関節の解剖学的構造は、その機能の複雑さを象徴しています。荷重下における踵骨後距骨関節面は、矢状面に対して水平面で約45度の前頭方傾斜を持っています。興味深いことに、この傾斜角は頚椎の上関節突起が持つ約45度の後頭方傾斜と酷似しており、バイオメカニクスの視点からは、側屈に伴って同側の回旋が生じる頚椎のカップリングモーションに近いメカニズムが、足元でも展開されていると解釈できます。ST関節が回内する際、距骨は踵骨に対して水平面で内旋し、前額面では外方へと傾斜します。この動きが連動して下腿の内旋を誘発し、最終的には膝関節のバイオメカニクスに甚大な影響を及ぼすのです。
特に臨床で注目すべきは、内側縦アーチの低下とST関節の過回内が引き起こす「下腿の挙動」です。アーチが崩壊すると、踵骨後距骨関節面の前方傾斜が強まり、それに伴って下腿の垂直軸も前方へと傾斜します。このとき、足関節での底屈による代償が十分に行われない場合、身体は重心を維持するために膝関節を屈曲位に保たざるを得なくなります。さらに、扁平足を伴う症例では立脚中期に後足部の外反と脛骨の急激な内旋(Internal Rotation thrust)が観察され、これが内側膝関節面に強力な剪断力を生じさせ、軟骨の摩耗を加速させます。実際、内側縦アーチが低下している群では、健常群と比較して歩行時の膝内旋角度が有意に大きい(p<0.05)ことが示されており、この微細な回旋ストレスの蓄積が膝OAのトリガーとなっている可能性は極めて高いと言えます。

ここで、私たちが陥りやすい評価の罠について考察を深めてみましょう。それは「踵骨の接地部位」という視点です。静止立位において、踵骨は隆起の外側突起が主たる接地部位となりますが、その周囲の軟部組織の厚みや緊張によって安定性は左右されます。もしST関節が回内していたとしても、接地支点が外側突起にあるならば、踵骨は外方へ傾斜しようとする力が働き、結果として股関節の外転・外旋を介して膝の内反を助長します。一方で、接地支点が内側突起へとシフトすれば、下腿は内方へ傾斜し、股関節の内転・内旋を引き起こして膝の外反(ニーイン)を促すことになります。つまり、同じ「回内足」であっても、どこを支点として地面を捉えているかによって、膝に与える影響は真逆の結果を招くのです。この踵骨と下腿の連動比率は個人差が非常に大きく、アーチ構造や足関節の肢位に強く依存するため、画一的なインソール処方が時に症状を悪化させる原因はここにあると考えられます。
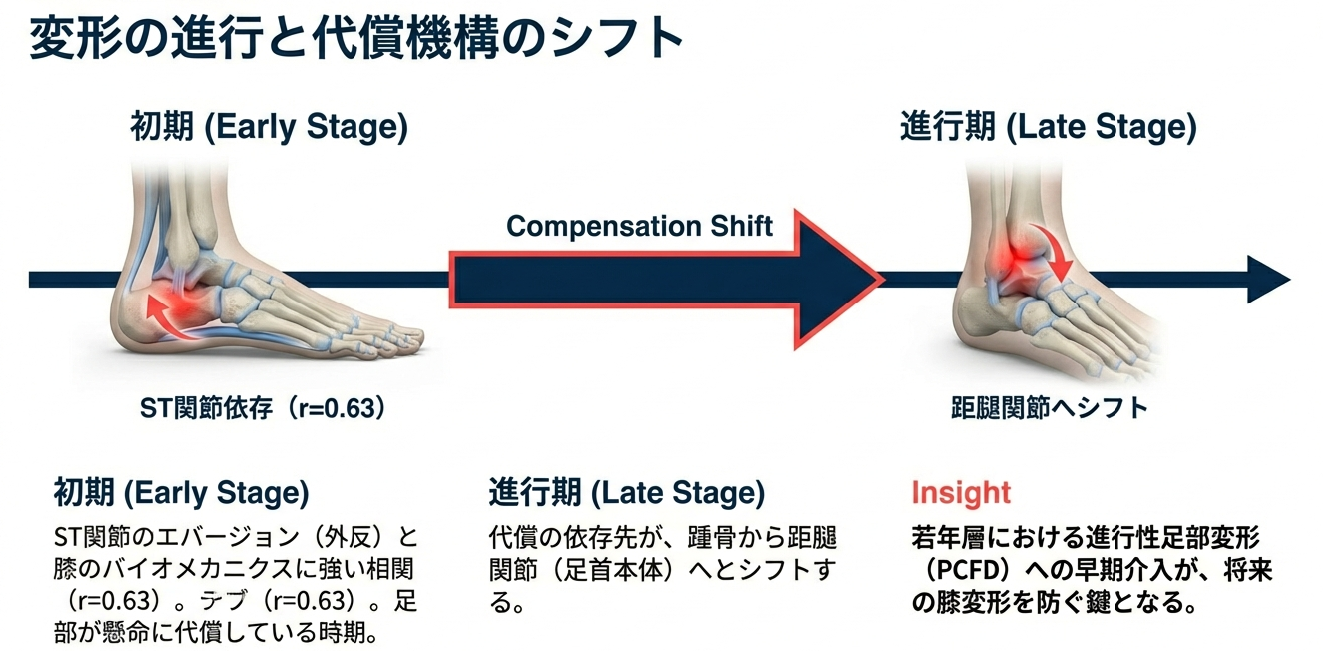
海外の研究に目を向けると、膝OAの進行度と足部の代償機構には密接な相関があることがわかってきます。ある報告では、内反膝OA患者においてST関節のエバージョン(外反・回内方向の動き)と膝のバイオメカニクスには強い相関(r=0.63)が認められましたが、病期が進行するにつれて、この代償作用は踵骨から距腿関節(足首の本体)へと依存先をシフトさせていくことが示唆されています。これは、身体が進行する変形に対して、より上位の関節を用いて必死に水平を保とうとする適応反応の結果かもしれません。また、若年層における進行性足部変形(PCFD)が、将来的な膝の内反変形と相関するという知見は、膝の痛みが発現する以前の、足部からの早期介入がいかに重要であるかを物語っています。
こうした科学的背景を踏まえたとき、治療介入における「外側楔状板(ラテラルウェッジ)」の取り扱いには細心の注意が必要です。膝の内反を軽減させる目的で処方される外側ウェッジですが、足部がすでに過回内傾向にある患者に使用した場合、ウェッジによる挙上がさらなる足部の回内を強制し、結果として下腿の外方傾斜を強めて膝の内反ストレスを増大させてしまうリスクを孕んでいます。私たちは、足底板によるアーチサポートがQ角(大腿四頭筋角)を減少させ、膝のバイオメカニクスを改善させるというポジティブな側面を理解しつつも、個々の足部アライメントが持つ「動的な支点」を正確に見極めなければなりません。

これからの膝OA診療においては、3次元動作解析や床反力計を用いた定量的な評価がより身近なものとなっていくでしょう。しかし、それらのデータを用いる以前に、私たちが臨床的な観察眼を持って、ST関節の肢位、踵骨の接地点、そしてそれが下腿の回旋運動とどのようにリンクしているのかを解き明かす姿勢こそが、最も重要です。膝という「中間関節」が抱える悲鳴は、実はその土台である足部からのメッセージである場合が少なくありません。多様な足部パターンを包括的に捉え、解剖学的な相似性やバイオメカニクスの連鎖を読み解くことで、私たちは膝OAという難敵に対して、より本質的で、かつ精緻なアプローチを提示できるはずです。
こうした統合的な視点を持って患者さんと向き合うことは、単に痛みを和らげるだけでなく、その先にある「一生涯、自分の足で歩き続ける」というQOLの維持に直結します。臨床の奥深さは、こうした一つひとつの微細な連動の中に隠されており、それを探求し続けることこそが、専門家としての醍醐味と言えるのではないでしょうか。






