膝を守る「三日月」の正体
膝の関節の中には、内側と外側に一つずつ、「半月板(はんげつばん)」と呼ばれる三日月のような形をしたクッションがあります。これは「線維軟骨(せんいなんこつ)」という組織でできており、主にコラーゲンやプロテオグリカン(水分を保持して弾力性を出すスポンジのような物質)という成分で構成されています。
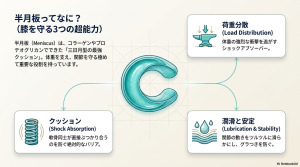
この小さな三日月たちは、膝の中で4つ役割を担っています。
- 荷重分散: 体重を広い面積に分散させ、骨への負担を減らす役割
- 衝撃吸収: ジャンプや着地の衝撃を和らげる「高性能クッション」の役割
- 潤滑: 膝の動きをなめらかにする「潤滑油」の役割
- 安定性: 膝がグラグラしないように支える「車輪止め」の役割
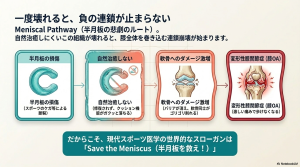
半月板は一度壊れると自然には治りにくい性質を持っています。放置すると膝の軟骨がすり減り、「変形性膝関節症(膝OA)」という病気に繋がります。この負の連鎖を「Meniscal pathway(メニカル・パスウェイ)」と呼びます。
最近の研究では、この連鎖の初期兆候は半月板の「表面の粗さ」に現れることが分かってきました。健康な半月板が「ツルツルのスケートリンク」だとしたら、傷み始めた半月板は「ザラザラの砂利道」のような状態です。この変化が、将来の膝の痛みを予測する重要なサインになるようです。
「Save the Meniscus(半月板を温存せよ)」現代医学の合言葉
かつては「傷ついたなら取ってしまおう」と考えられていた時期もありましたが、現在は「Save the Meniscus(半月板を温存せよ)」という合言葉のもと、できる限り温存する治療が主流です。
しかし、縫い合わせる手術(縫合術)をしても、組織が完全に元通りに治るわけではないという大きな課題があります。そこで重要になるのが、ただ縫うだけでなく、半月板が自ら治ろうとする「環境」をどう手助けするか、という生物学的な視点です。
半月板の血流のなぞ
半月板が治りにくい理由は、栄養を届ける「血流(血液の流れ)」の乏しさにあります。整形外科学では、血流の届く範囲によって3つのゾーンに分けています。
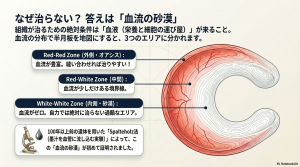
| ゾーン名 | 血流の有無 | 治りやすさ |
| Red-red(レッド・レッド) | 豊富にある(外側の縁) | 非常に治りやすい |
| Red-white(レッド・ホワイト) | わずかにある(中間の部分) | 条件が良ければ治る |
| White-white(ホワイト・ホワイト) | 全くない(内側の中心部) | 非常に治りにくい |
かつては、墨汁を血管に流し込んで染まり具合を見る実験に基づき、「内側には全く血流がない」と信じられてきました。
【サイエンス・トピックス】 最近、70代の患者さんの手術中に、本来血流がないはずの「ホワイト・ホワイト」ゾーンから、心臓の鼓動に合わせてドクドクと出血(拍動性出血)するケースが報告されました。また、若者の半月板では想像以上に内側まで血流があることも分かってきています。「内側は治らない」というこれまでの常識は、今まさに変わっていくかもしれません。
一方で、内側には血管の侵入をあえてブロックする物質(エンドスタチンやChM-1)が存在していることも判明しました。これらが血管を追い返してしまうため、内側は栄養が届きにくい環境に維持されているのです。
半月板の細胞の分類
半月板の中には、組織を維持・修復するために働く「細胞」たちが住んでいます。最新の遺伝子解析技術(1細胞RNAシーケンス)は、この細胞の世界を解明しました。
これまでの技術が半月板を「1つの大きな都市」として見ていたとしたら、最新技術は「都市を構成する一つひとつの町や家」まで見分けるようなものです。
この技術により、半月板には従来の3種類(線維芽細胞、軟骨様細胞、前駆細胞)ではなく、実は「7つの細胞集団」が存在することが分かりました。
特筆すべきは、修復の「足場」となるCD146陽性細胞です。この細胞がリーダーとなり、他の細胞を呼び寄せて修復を指揮します。しかし、怪我などで炎症(IL-1βという物質の増加)が起きると、このお助け細胞が減り、代わりにCD318陽性細胞という「変性した細胞(DegP)」が増えてしまいます。炎症が「修復チーム」を「お疲れモードチーム」に変えてしまうのです。
治癒を阻む敵と、助ける味方
半月板の修復現場では、「解体業者」と「建設業者」が常にせめぎ合っています。
- 異化作用: 組織をバラバラに壊す「解体」の働き。
- 同化作用: 新しい組織を作り上げる「建設」の働き。
修復を邪魔する「炎症」と「二面性の細胞」
怪我の直後は炎症性サイトカイン(IL-1βやTNF-α)マクロファージには2つの顔があります。
- M1型(攻撃モード): 炎症を起こし、組織を攻撃する。
- M2型(修復モード): 炎症を抑え、修復を助ける。
最近の研究では、生薬の成分であるSTS(丹参の成分)などを使って、このスイッチを「M1」から「M2」へ切り替える研究が進んでいます。
修復を助ける「建設チーム」の役割分担表
| 因子名 | 主な役割 |
| SDF-1 | 修復に必要な細胞を現場に呼び寄せる役割 |
| TGF-β1 | コラーゲンを作り、結合を強める |
| VEGF | 血管を新しく作り、栄養を確保する |
| HGF / FGF | 細胞を増やし、組織の再構成を促す |
未来の診断ツール「miRNA(マイクロRNA)」
さらに最新の注目は、細胞内にある「miRNA」という小さな遺伝子のスイッチです。これはMRIで異常が見える前の段階で、膝の中で「修復が勝っているか、破壊が勝っているか」を教えてくれる高精度なセンサーとして、早期診断への活用が期待されています。
これからの半月板治療とリハビリテーション
半月板を治すには、単に血管を増やす(血管新生)だけでは足りません。「細胞の移動」と「コラーゲンの再構成(編み直し)」がセットで起きる必要があります。
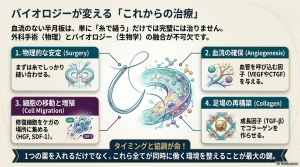
ここで鍵を握るのがリハビリテーションです。 かつては「動かさずに守る」のが常識でしたが、固定期間が4週間を超えると逆にコラーゲンを作る力が落ちてしまいます。実は、膝を動かしたり体重をかけたりする「適切な刺激(メカニカルストレス)」は、細胞に対して「もっとコラーゲンを作れ!」と命令を出す生物学的な信号なのです。リハビリは単なる運動ではなく、細胞を働かせるためのスイッチになると考えられています。
自分の膝と長く付き合うために
半月板は、あなたが歩くたびに重圧に耐え続ける、膝の緩衝材です。血流が乏しく、常に負荷がかかるという環境にありながら、ヒトの動作を支えています。

これからの治療は、単に「糸で縫う」物理的な修理から、「血流・代謝・炎症をコントロールして治癒力を引き出す」力へと進化していきます。このような科学的知見を取り入れながら、膝と守りながら、いつまでもアクティブに過ごしていきましょう!